La cervicitis es una inflamación que se produce en el cuello del útero provocada por una infección y que puede ser aguda o crónica. Es claramente identificable debido al enrojecimiento de la zona, acompañada de
edema y de hemorragia al contacto. Los agentes causantes de la infección más frecuentes son Candida albicans, Trichomonas vaginales y Haemophilus vaginales. La cervicitis aguda presenta una tendencia a reaparecer debido a la reexposición al germen causante. También puede darse por un tratamient inadecuado o por el contacto sexual con múltiples compañeros.
La cervicitis crónica es una inflamación persistente del cuello uterino y que afecta más a menudo a la mujer en edad reproductiva. En este caso el cuello del útero se halla congestionado y presenta un tamaño superior al normal. Con frecuencia también aparecen quistes de Naboth –un tumor benigno lleno de moco en la superficie del cuello uterino– con signos de eversión del endocérvix.
Etiología de la cervicitis
La cervicitis está causada la mayor parte de las veces por una infección que, a menudo, se adquiere durante la práctica sexual. Las enfermedades de transmisión sexual susceptibles de provocar una cervicitis son la clamidia, el herpes genital, el virus del papiloma humano, la tricomoniasis o la gonorrea. En algunos casos, aunque mucho menos frecuentes, puede deberse a dispositivos insertados en el área pélvica, como un capuchón cervical, un pesario o un diafragma. Los espermicidas, los tampones o el látex de los condones.
Otros factores de riesgo para contraer la cervicitis son los comportamientos sexuales de alto riesgo, tener antecedentes de enfermedades de transmisión sexual, mantener relaciones sexuales a edades tempranas o tener muchos compañeros sexuales. Es evidente que la prevención constituye uno de los factores más importantes a la hora de reducir las posibilidades de contraer esta enfermedad.
Sintomatología de la cervicitis
Cabe la posibilidad de que la cervicitis no curse síntoma alguno, por lo que se recomienda efectuarse exámenes y controles en el caso de estar en alguna situación de riesgo. Los síntomas, cuando aparecen, pueden consistir en:
Sangrado vaginal anormal, que puede producirse tras haber mantenido relaciones sexuales, después de la menopausia o aparecer entre las menstruaciones.
Flujo vaginal inusual que puede adquirir una tonalidad grisácea, blanca o amarilla. Se trata de un flujo que no desaparece y que en ocasiones va acompañado de mal olor.
Relaciones sexuales dolorosas. Dolor vaginal.
Presión o pesadez pélvica.
Diagnóstico de la cervicitis
La cervicitis suele diagnosticarse casi siempre como aguda, con una duración de unas cuantas semanas, sin embargo, cuando se prolonga durante meses, pasa a convertirse en cervicitis crónica.
Para diagnosticar la presencia de una cervicitis se pueden efectuar diversas pruebas. Entre ellas un examen pélvico que mostrará la secreción del cuello uterino, el enrojecimiento y la inflamación de las paredes vaginales. Otros exámenes contemplan el análisis microscópico del flujo, una citología vaginal o exámenes para gonorrea y clamidia.
Antes de proceder a ningún tratamiento es fundamental realizar un examen de Papanicolau con el objeto de descartar la presencia de un proceso maligno.
El tratamiento con antibióticos está contemplado para las infecciones bacterianas, como sucede en el caso de la clamidia, la gonorrea y la tricomoniasis. En el caso del herpes genital, aunque no puede eliminarse, se puede controlar mediante medicamentos antivirales.
La hormonoterapia, basada en estrógenos y progesterona, se puede emplear en las mujeres que ya hayan alcanzado la menopausia.
Con estos tratamientos no siempre se obtienen los resultados deseables, sobre todo cuando la enfermedad ha estado presente durante mucho tiempo. Si este es el caso se pueden tomar en consideración otras opciones, como la criocirugía, la terapia con láser o la electrocauterización.
La dilatación rápida y grande del cuello del útero, pan permitir el paso del bebé durante el parto, es una causa más que suficiente para desencadenar una lesión en el mismo.
Después del parto, la cicatrización del cuello del útero suele no ser muy perfecta y ciertas partes del mismo quedan descubiertas y desprotegidas, lo que facilita su infección.
Esto no quiere decir que suceda en todos los partos y que no existan otras causas que expliquen la aparición de heridas (úlceras).
Estas se pueden ver aun en niñas o en adolescentes y a las cuales llamamos "heridas" congénitas, pues seguramente son de nacimiento.
También pueden deberse a un desequilibrio hormonal por el uso de anticonceptivos orales, o por gérmenes sépticos, o por enfermedades venéreas, o por traumatismos locales debidos a la mala colocación de un diafragma.
También puede asociarse –aunque más raramente con una sensibilidad a ciertos químicos, incluyendo aquellos que están en los espermicidas, látex y los tampones.
En ocasiones, son varias de estas causas juntas las que determinan la aparición e infección de las úlceras.
La paciente que viene a la consulta por un control anual puede no tener ningún síntoma y el hallazgo ser accidental. También suele ocurrir que consulta por no poder tener un bebé y ser este problema el causante de la esterilidad.
Es muy común que se queje del flujo vaginal que mancha su ropa interior. Este flujo puede ser de diferente color, olor y consistencia, dependiendo esto de las bacterias.
A veces, viene acompañado de sangre, especialmente después de una relación sexual.
También puede consultar por dolores en el bajo vientre o durante el acto sexual.
La mayoría de las veces es un cuadro crónico de larga duración, pero de vez en cuando vemos un episodio agudo con fiebre y bastantes molestias.
A! examinar el cuello visualmente, se nota que en lugar de su color rosado normal, se ha vuelto más rojo, más húmedo y brillante, pareciendo faltarle en las zonas afectada sla parte más externa de su superficie.
Toda esta zona está cubierta por una secreción que indica la infección de la lesión.
El diagnóstico clínico es muy sencillo. Sin embargo, es muy importante el diagnóstico rnicroscópico de los elementos celulares de la lesión, pues los estadios iniciales (el comienzo) del carcinoma (cáncer) de cuello suelen parecerse significativamente a la cervicitis crónica y solamente la biopsia o el examen microscópico o el examen de las células lesionadas, obtenidas con un algodón o una maderita (método de Papanicolau), pueden aclarar las dudas.
Por eso, es fundamental que antes de tratar una cervicitis, especialmente en la edad en que la mujer puede tener cáncer, se efectúe un examen dePapanicolau para descartar un proceso maligno antes de iniciar el tratamiento.
En realidad, hacerse un Papanicolau periódicamente es una obligación que toda mujer adulta debe tener para consigo misma.
Tratamiento de la cervicitis
Todo depende por supuesto del origen de la “úlcera” y de la etapa en que se encuentra.
En la cervicitis aguda de origen séptico o venéreo, el tratamiento consiste en antibióticos (o antimicóticos)
por vía oral o local (cremas o lociones vaginales) y, de ser necesario, reposo físico y sexual.
En estos casos, debe examinarse –y eventualmente indicarse tratamiento- también a la pareja en busca de su equivalente masculino –la uretritis- ya que la infección de ambos (co-infección) es frecuente.
La cervicitis crónica debida a partos o traumatismos, que son las más comunes, se puede solucionar con la coagulación de las áreas afectadas, ya sea con algún líquido destinado a tal efecto o con electricidad (electrocoagulación o electrocauterización).
Por supuesto que este tratamiento no puede realizarse si existe un embarazo presente o algún otro proceso genital inflamatorio.
El mejor momento para realizar la electrocoagulación es inmediatamente después de la menstruación, por la relativa seguridad de que no existe embarazo, y al mismo tiempo se dispone de unos cuantos días hasta que aparezca la próxima menstruación, dando lugar a que la costra que se forma en el lugar de la úlcera, caiga a su debido tiempo permitiendo una adecuada cicatrización.
Contra todos los miedos que las mujeres suelen tener, podemos asegurarles que la electrocoagu!ación no es un procedimiento doloroso, pero exige una abstinencia sexual de 3 semanas hasta que se desprenda la costra.
Las complicaciones de la coagulación son mínimas. La más importante es la caída de la costra de forma prematura, produciendo una pequeña hemorragia que, de ser muy abundante, exige un pequeño taponamiento o un retoque de la electrocoagulación.
Como tratamientos alternativos a la tradicional electrocoagulación, pueden realizarse también criocirugía, que es el uso de nitrógeno líquido, o una sonda que está muy fría, para congelar y matar las células anormales o terapia con láser.
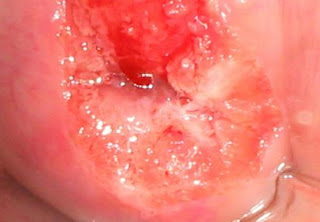
Imagen de paciente que acude para realizarse Papanicolaou de control.
Al momento de la exploración vaginal se observa el cérvix con varias lesiones sugerentes de inflamación crónica. La paciente refiere flujo blanquecino, pero ella lo considera normal.
El Papanicolaou descarta cáncer, pero confirma la presencia de inflamación causada por infección crónica, que a la larga puede causar cambios precancerígenos.
El cultivo confirma la presencia de bacterias y nos indica que es sensible a antibióticos que son de bajo costo, lo que representa un menor gasto en la compra de medicamentos.